高齢出産という選択と出生前診断のリアル
こんにちは。
歯科医師のゆうです。

みなさま、いかがお過ごしでしょうか?
バレンタインが終わり、ホワイトデーがやってきます‼︎
今年のホワイトデーはどんな贈り物をいただけるのか、今からワクワクが止まりません‼︎みなさまも素敵なホワイトデーを過ごしてくださいね‼︎
 さて、先日、中高時代の同窓会がありました。隣になったのは、婦人科医のgちゃん。彼女と会うのは、約10年以上ぶりでした。今はお母さん業をこなしながらも仕事を続けているため、毎日忙しい日々を過ごしているのだそうです。今回の同窓会が久しぶりの1人のおでかけ時間だったため、ずっと楽しみにしていたそうです。
さて、先日、中高時代の同窓会がありました。隣になったのは、婦人科医のgちゃん。彼女と会うのは、約10年以上ぶりでした。今はお母さん業をこなしながらも仕事を続けているため、毎日忙しい日々を過ごしているのだそうです。今回の同窓会が久しぶりの1人のおでかけ時間だったため、ずっと楽しみにしていたそうです。
gちゃん自身、医師になった20代後半から30代前半までは、まさに怒涛の日々で、当直明けのまま一睡もせず外来したり、休日は学会・研修で潰れることも多かったそう。先輩にも後輩にも頼られ、つい抱え込んでしまうことも多く、恋愛は余裕のある相手としか長続きせず、気づいたら、自分の「人生の優先順位」が完全に仕事に奪われていたのそうです。
「35歳までは余裕でしょ」「40歳でも妊娠してる人はいるし」と、どこかで“現実から目をそらすための呪文”を唱えて、現実から目を背けていて、気づいたら35歳を過ぎてしまっていたそうです。
どうしても子供が欲しかった彼女は、35歳を過ぎてから結構相談所に入会し、お見合いを繰り返して結婚。ギリギリ40前に出産したそうです。
 高齢出産とは、一般的に「35歳以上での出産」のことを指します。
高齢出産とは、一般的に「35歳以上での出産」のことを指します。
医学的には、母体年齢が35歳を過ぎると
・卵子の質の低下
・妊娠しにくさ(不妊の増加)
・妊娠中の合併症リスクの上昇
などが統計的に高まるため、医療現場で目安として使われている区分です。
なぜ35歳以上が高齢なのかというと、「卵子の老化」が一番大きな理由なんだそうです。卵子は生まれたときから減り続け、30代前半までは大きな変化が少ないものの、35歳前後から質が落ちる傾向にあります。そのため、35歳前後から、妊娠のしやすさや流産の確率が変わって来るのだそうです。
高齢出産で増えやすいリスクは以下の通りです。
母体側のリスク…妊娠高血圧症候群、妊娠糖尿病、早産、帝王切開になる率が上がるなどが挙げられます。
赤ちゃん側のリスク…染色体異常(ダウン症など)の可能性が少しずつ増えたり、胎児発育不全などが挙げられます。
とはいえ、実際、日本では初産年齢がどんどん上がり、35歳以上での妊娠・出産はごく普通になっています。医療の進歩もあり、きちんと妊婦健診を受けて、リスク管理をすれば無事に出産する方がほとんどです。
35歳を超えて妊娠を考える女性が増えた今だからこそ、私がgちゃんから聞かせてもらった貴重な体験談について、ぜひみなさんにも共有できたらと思いました。私自身も1人の女性として、不安や疑問を抱えたことがあるからこそ、彼女の話は多くの人に届くと感じ、今回のブログのテーマとし、お話させていただけたらと思います。
35歳を超えると妊娠しづらくなる、卵子の質が落ちる、染色体異常のリスクが上がる。これは多くの女性が知っている一般的な事実ですが、実際に医療の現場にいるgちゃんいわく、「数字が変化しはじめるのが35歳というだけで、そこから急に妊娠が難しくなるわけではない」と言うことでした。
今は、40歳を過ぎて初めて妊娠する人も珍しくなく、年齢に対する過剰な恐れが独り歩きしていると感じる場面は少なくないそうです。
大切なのは年齢そのものではなく、その人がどんな妊娠や出産を望み、どこまでリスクを受け入れられるかということなんだそうです。
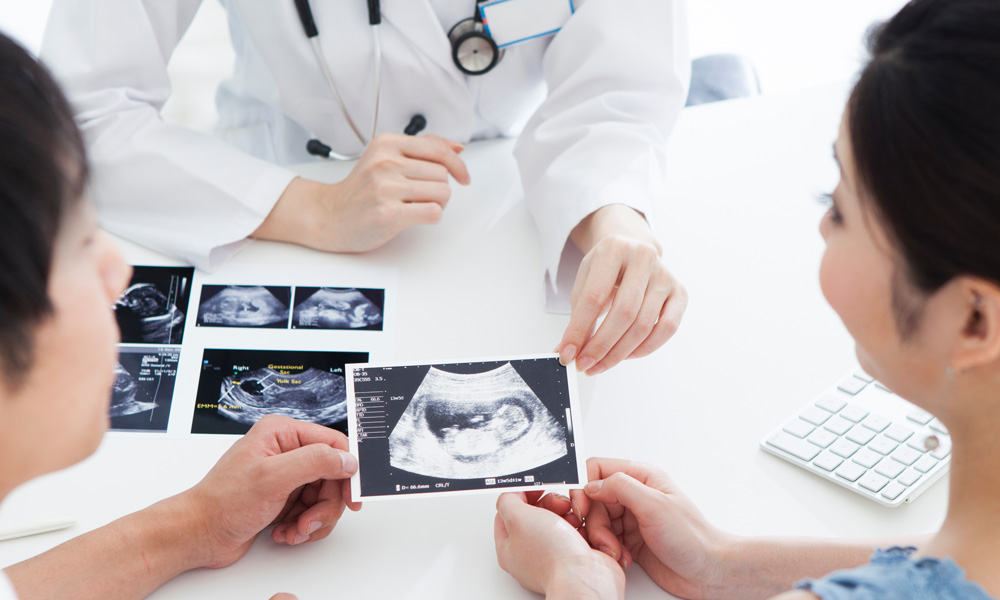 そして、高齢出産の話題と必ずセットで語られるのが出生前診断です。出生前診断とは、妊娠中に、お腹の赤ちゃんの健康状態(特に染色体や先天的な病気の可能性)を調べる検査の総称です。赤ちゃんの体に直接触れず、超音波や母体の血液などを使って調べる方法が主です。
そして、高齢出産の話題と必ずセットで語られるのが出生前診断です。出生前診断とは、妊娠中に、お腹の赤ちゃんの健康状態(特に染色体や先天的な病気の可能性)を調べる検査の総称です。赤ちゃんの体に直接触れず、超音波や母体の血液などを使って調べる方法が主です。
大きく分けて2種類あります。
まず「可能性」を調べる検査で、赤ちゃんに直接的なリスクがないのが大きなメリットです。
妊娠10週前後~:NIPT(母体血のDNA検査)が適応となります。高精度だが「確定」ではない。陽性なら確定検査を案内されます。
母体血液から胎児の染色体情報を調べることができるため、精度が高い(ダウン症などの検出率が高い)のが特徴です。費用は病院によって異なりますが、大体10~20万円ほど(自費)とのことです。
妊娠11~14週ごろ:NT(首の後ろのむくみ)を含む超音波や組み合わせ検査(血清+NT)でリスク評価します。母体血清マーカー検査(クアトロテストなど)は精度に関してはNIPTより低くなりますが、費用は比較的安いのが特徴です。
妊娠中期(約18~21週):20週前後の精密超音波(形態異常の検索)や追加のスクリーニングが行われる。超音波(エコー)での胎児精密検査は、NT(胎児の首の後ろのむくみ)などを見たり、他の異常のサインを総合的に確認できます。
妊娠15~16週ごろ: 羊水検査が適応となり、お腹から細い針で羊水を取ります。結果はほぼ100%とされています。妊娠11~13週ごろ: 絨毛検査が適応となり、胎盤の一部(絨毛)を採取します。羊水検査より早いが、少しリスクが高いとされています。
出生前診断は、決して「中絶のための検査」ではありません。赤ちゃんの状態を知り、妊娠中にできる準備をするため、出産場所や必要な設備のある病院を選ぶため、さらに夫婦で将来の選択を考える時間をつくるために行われるものです。
知っておくことで、親が安心して出産に備えるための検査として使われているものです。
もちろん、出生前診断は、必須ではありません。
日本ではまだ重い雰囲気がつきまとい、選択に迷う人も多く、出生前診断という言葉には、ともすると「赤ちゃんを選別するための検査」というイメージがまとわりついてしまいがちですが、gちゃんははっきり否定していました。
「出生前診断自体、本当は妊娠のリスクを知り、準備するためのものであって、妊娠を続けるかどうかを迫るものではないんだよ」
検査でわかること、わからないことがあり、その正確な理解が必要になるのだそう。
例えば、染色体異常が見つかった場合、医療の準備や育児環境の調整、家族と話し合う時間を得られ、これは中絶を決断するためではなく、迎え入れるための準備にもつながるのだそうです。
もちろん、検査の結果によっては悩みが深くなってしまう人もいます。ですが、「知りたい気持ち」と「知るのが怖い気持ち」が揺れ動くのは当然であり、その揺れを無理に止める必要はないとgちゃんは話していました。
さて、gちゃん自身の選択はどうだったのかというお話をしていきたいところではありますが...
今回のブログはここまでとし、続きは、また次回のブログにしたいと思います。
最後まで読んでくださりありがとうございました。
また次回のブログでお会いしましょう。


